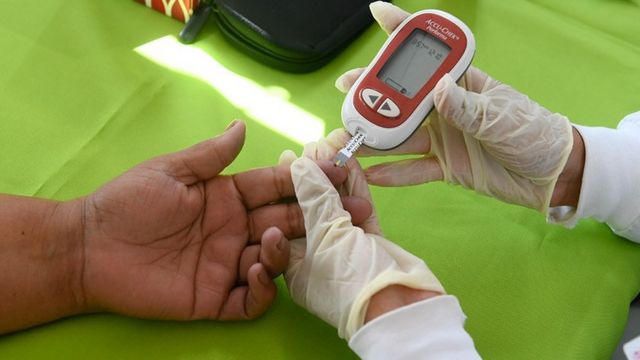
Bastante comum, o diabetes afeta quase 17 milhões de pessoas no Brasil com idades entre 20 e 79 anos. O país é o quinto no ranking mundial, atrás apenas de Estados Unidos, China, Índia e Paquistão.
Mas muitas vezes essa doença é silenciosa. Quase metade das pessoas com o tipo mais comum de diabetes nem sabe da presença dela, e quando descobre pode ser tarde demais.
Segundo a Sociedade Brasileira de Endocrinologia e Metabologia e a Sociedade Brasileira de Diabetes, um pâncreas em condições normais produz hormônios que regulam o nível de açúcar no sangue. Essa taxa varia quando se ingere um alimento, por exemplo.
Mas no caso do diabetes mellitus, o corpo se torna incapaz de controlar esses níveis de glicose no sangue por não ter o suficiente ou não conseguir usar direito o hormônio que faz essa regulação, a famosa insulina. Isso leva a diversos desdobramentos problemáticos no corpo.
Mesmo comum, a doença é cercada de dúvidas. O que causa essa doença? Como tratá-la? Quais são os tipos? Posso comer isso ou aquilo se tiver diabetes? Vou precisar de injeção de insulina? Posso evitar apesar do histórico familiar? Por que ela afeta cada vez mais gente? E afinal, quem e como descobriu isso tudo?
Em 2021, é comemorado o centenário da descoberta da insulina, algo exaltado por todos os especialistas ouvidos pela BBC News Brasil, principalmente pela quantidade enorme de vidas salvas por causa desse achado premiado com o Prêmio Nobel.
"Antes de ser descoberta a insulina, as pessoas simplesmente morriam. Não tinha o que fazer, não tinha tratamento." afirma Cesar Boguszewski, médico endocrinologista e presidente da Sociedade Brasileira de Endocrinologia e Metabologia, em entrevista à BBC News Brasil.
BBC Lê
A equipe da BBC News Brasil lê para você algumas de suas melhores reportagens
Episódios
Fim do Podcast
Ele ressalta a importância de se conhecer os fatores de risco da doença (o principal é obesidade) e os benefícios de detectá-la precocemente, mas antes de tudo ampliar a conscientização para prevenir o diabetes com hábitos e alimentos saudáveis.
Mesmo porque o número de casos da doença tem aumentado ao redor do mundo, graças a diversos fatores socioeconômicos, ambientais, genéticos e demográficos.
Mas a informação também é importante quando a doença já foi diagnosticada.
"Uma das coisas mais importantes é a educação em diabetes. O paciente que tem diabetes tem que aprender o que é a doença dele. Lógico que isso não se faz em uma consulta. É um processo de seguimento, aprimorado a cada consulta. É uma doença que pede uma equipe multidisciplinar, com endocrinologista, nutricionista, profissional de educação física, fisioterapeuta, dentista e por aí vai", diz Boguszewski.
A BBC News Brasil responde abaixo 16 perguntas entre as mais buscadas sobre a doença a partir de entrevistas com especialistas, informações oficiais do Ministério da Saúde e de entidades dedicadas ao tema e estudos científicos.
Antes de tudo: é possível prevenir o diabetes?
"Tem como prevenir se os governos tiverem vergonha na cara e estimularem as pessoas a terem hábitos e alimentação saudável", afirma Boguszewski, da Sociedade Brasileira de Endocrinologia e Metabologia.
Para o endocrinologista, as autoridades deveriam investir em campanhas de conscientização, oferecer mais equipamentos de lazer e esporte e adotar medidas para reduzir o consumo de alimentos prejudiciais à saúde, como a tributação de alimentos ultraprocessados e de bebidas açucaradas, que teve resultados positivos em países como o México.
"As comidas ricas em açúcar e em gordura são palatáveis. E a indústria alimentícia sabe muito bem disso e sabe trabalhar para que as pessoas fiquem dependentes. Há estudos mostrando que o cérebro fica viciado nesse tipo de alimento. Tudo isso junto faz essa pandemia de obesidade. Não é só no Brasil. Os EUA, por exemplo, líder mundial disso, já está vendo diabetes do tipo 2 em adolescentes, algo que a gente só via antigamente em adultos."
Segundo Boguszewski, os hábitos e os alimentos saudáveis podem prevenir, adiar ou atenuar o surgimento dos dois principais tipos de diabetes, o 1 e o 2, mesmo quando há fatores genéticos associados.
O Sistema de Saúde Pública do Reino Unido (NHS) recomenda um mínimo de 30 minutos de exercício pelo menos três vezes por semana, reduzir consumo de álcool, não fumar, ter alimentação saudável, com porções diárias de frutas e legumes e baixo teor de gorduras saturadas, sal e alimentos e bebidas com muito açúcar.
Essas condições diabéticas não surgem de uma hora para outra, e algumas vezes os pacientes ainda têm chance de reverter o progresso da doença, como é o caso do estágio pré-diabetes.
O que é o pré-diabetes e como diagnosticá-lo?
A maior parte das pessoas não sabe da existência do pré-diabetes, considerado um estágio de risco e de alerta. Afinal, estima-se que metade desses pacientes vão desenvolver a doença ao longo do tempo, segundo a Sociedade Brasileira de Diabetes.
O pré-diabetes é caracterizado por níveis de glicemia acima do normal, mas sem alcançar o patamar que define o diagnóstico de diabetes. Especialistas dizem que esta é uma fase tida como uma oportunidade para o paciente mudar o estilo de vida a fim de tentar reverter a evolução do quadro.
"Na fase do pré-diabetes, o organismo começa a produzir mais insulina no pâncreas. A glicemia fica pouco elevada, mas não chega a causar problema. O paciente urina um pouco mais, acorda um pouco à noite para urinar, mas isso não incomoda e ele não procura atendimento. Por isso, muitas vezes quando ele chega para a consulta, já está inclusive com complicações crônicas, vasculares, porque realmente não percebeu ou não procurou atendimento e já chega com um quadro mais complicado", afirma Boguszewski, da Sociedade Brasileira de Endocrinologia e Metabologia.
A falta de sintomas dificulta a noção da condição e do risco, mas em geral o pré-diabetes está bastante ligado ao excesso de peso e sedentarismo.
Por isso, é fundamental para esses pacientes a prática de exercícios físicos e a perda de peso. Sair dessa faixa de risco pode retardar ou até prevenir o aparecimento de diabetes.

CRÉDITO,MYRIAM ZILLES
Legenda da foto,
Pessoas com diabetes devem evitar excesso de açúcar na alimentação
E como é feito o diagnóstico? Isso pode ser feito, por exemplo, por meio de exames laboratoriais solicitados por um médico que medem a taxa de glicose no sangue, como o de glicemia de jejum, o qual mede a taxa de glicose no sangue num quadro de jejum de 8 a 12 horas, geralmente.
O quadro de pré-diabetes tem como um dos sinais o nível de glicemia alterada nesse exame, ou seja, de 100 mg/dL e 125 mg/dL. Acima disso já pode indicar um diagnóstico de diabetes.
Há outros testes que também podem ser solicitados para confirmação de diagnóstico, como o teste de curva glicêmica (teste oral de tolerância à glicose - TOTG), que é feito com jejum de 10 a 12 horas.
Ele analisa primeiro a concentração de glicose no sangue em jejum, em seguida o paciente ingere um líquido açucarado e, após 2 horas, testa novamente e então é analisada a concentração de glicose.
Se no resultado for identificado que o açúcar chega de forma lenta ao sangue, a curva é considerada baixa. O oposto é a curva glicêmica alta, isto é, com chance para pré-diabetes e diabetes.
Hoe em dia, este tipo de exame busca resultados mais individualizados, isto porque as referências dependem de outros fatores como a faixa etária. E também porque eles precisam ser analisados em conjunto com os resultados de outros exames.
Quem e como se descobriu o diabetes e a insulina?
A história do diabetes e da insulina foi construída por muitos personagens ao longo de muito tempo.
Em torno de 1.500 a.C, os antigos egípcios já haviam notado pessoas que urinavam em excesso e perdiam peso. Mas foi o médico grego Aretaeus, que viveu de 80 a 138 d.C., que usou o termo diabetes mellitus. Em 1776, o médico e fisiologista inglês, Matthew Dobson, identificou o gosto adocicado na urina de um paciente com diabetes (o que na época era considerado um distúrbio renal).
Quando a publicação "The New England Journal of Medicine and Surgery" foi fundada em 1812, o diabetes virou entidade clínica reconhecida, porque até então ela não era bem documentada.
Pouco antes da virada do século 19 para o 20, os cientistas alemães Oskar Minkowski e Joseph von Mering, da Universidade de Estrasburgo (França), estavam interessados no funcionamento do pâncreas e em como a digestão de gordura era feita. Eles removeram esse órgão de um cachorro, que não morreu, mas passou a ter grande quantidade de açúcar na urina.
Isso serviu de base para a ideia de que o pâncreas possui alguma substância que controlava o açúcar. O animal acabou morrendo porque a dupla de pesquisadores não conseguiu reverter o quadro de descontrole da taxa de glicemia.
Em 1910, o fisiologista inglês Edward Sharpey-Schafer percebeu que uma substância química produzida pelas Ilhotas de Langerhans (localizadas no pâncreas, responsáveis pela secreção de alguns hormônios, entre eles a insulina) estava por trás da doença diabetes.
A substância (insulina) só seria isolada em 1921 pelos canadenses Frederick Grant Banting e John James Richard Macleod, da Universidade de Toronto. A descoberta renderia a eles o Prêmio Nobel em 1923.
E como eles fizeram isso?
A dupla retirou do pâncreas de cães saudáveis células das Ilhotas de Langerhans e aplicou em cachorros com diabetes por meio de injeções. A técnica levou à regressão do diabetes. Depois, eles conseguiram purificar a insulina bovina e aplicar em humanos.
O pioneiro da injeção de insulina foi o jovem canadense Leonard Thompson, de 14 anos. Ele estava internado com um quadro grave de diabetes tipo 1. Naquela época, o tratamento para esse quadro era deixar o corpo sem açúcar, mas essa abordagem deixava as crianças muito magras.
"Naquela época as crianças morriam após meses de desnutrição. Elas tinham que fazer uma dieta rigorosa de glicose e carboidrato e ficavam com 20kg/30kg", conta a endocrinologista e coordenadora do departamento de campanhas da Sociedade Brasileira de Diabetes, Dhianah Santini de Oliveira, em entrevista à BBC News Brasil.
Mas por causa da injeção de insulina, Thompson pôde viver por mais 13 anos.
Então depois da descoberta da insulina, os pacientes que antes morriam em decorrência do diabetes não perdiam mais suas vidas, pelo contrário, sobreviviam e viviam por muitos anos.
Cesar Boguszewski, presidente da Sociedade Brasileira de Endocrinologia e Metabologia, explica à BBC News Brasil que inicialmente a insulina era bovina, e ao longo do tempo foram sendo testados os hormônios de outros animais, até chegar à própria insulina humana, usada até hoje. "Depois de muita pesquisa, foi descoberta a insulina que a gente chama de NPH, por volta das décadas de 40, 50. Isso permitiu que já se fizessem insulinas mais prolongadas. As pessoas passaram a receber 1 ou 2 injeções por dia."
A evolução da insulina obviamente não parou ali. No início da década de 1980, a insulina biossintética produzida por técnica recombinante foi criada por uma empresa de biotecnologia que conquistou o feito introduzindo o gene humano do hormônio em uma cepa de bactéria. Isso reduziu as possibilidades de complicações ao sistema imune do paciente. Foi o primeiro remédio feito por técnica recombinante.
Hoje, há insulinas rápidas, ultra rápidas, lentas, ultra lentas com ações prolongadas. E mais recentemente surgiram os análogos de insulina humana e a insulina inalável, por exemplo.
Uma ainda em fase de aprovação é a insulina icodec, que é de ação prolongada e uma aplicação por semana, apenas, diferente das usadas hoje em dia, com aplicação diária.
Há também uma abordagem, que chegou ao Brasil e é mais comum nos Estados Unidos, chamada de pâncreas artificial. "Ele é uma bomba que tenta imitar a secreção fisiológica desses dois hormônios, a insulina e o glucagon, que regulam a glicose pelo pâncreas.", explica Oliveira, da Sociedade Brasileira de Diabetes.
Mas nem todos os tipos de diabetes demandam obrigatoriamente injeções de insulina.
Quais são os tipos de diabetes e seus sintomas?
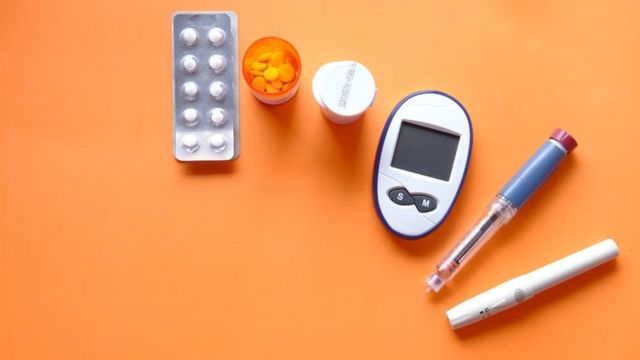
CRÉDITO,TOWFIQU BARBHUIYA
Legenda da foto,
O tratamento da doença inclui geralmente uma série de medicamentos, consultas e equipamentos para controlar os níveis de açúcar no sangue
Há principalmente dois tipos de diabetes: 1 e 2. Ambos podem dar bastante sede e vontade de urinar e não a priori há um tipo mais grave que o outro. Mas o tipo 2, por ser descoberto tardiamente muitas vezes, pode resultar em mais complicações de saúde. Mas cada caso é um caso e o nível de glicose no sangue não é a única forma de diagnóstico.
Entenda as diferenças dos dois principais tipos abaixo.
- Tipo 1: atinge de 5% a 10% das pessoas com diabetes
Geralmente o tipo 1 é diagnosticado de forma mais "fácil" porque os sintomas podem aparecer rápido, como sede e fome constantes, vontade frequente de urinar, cansaço, fraqueza, perda de peso e mudança de humor.
Esse tipo costuma ser diagnosticado em crianças e adolescentes, mas pode ser também detectado em adultos. Um dos sinais é a presença de corpos cetônicos na urina como compensação do corpo ao usar gordura em vez da glicose para obter energia. O tipo 1 não está associado ao excesso de peso.
Há uma predisposição genética familiar relacionada ao diabetes tipo 1. No entanto, é um consenso entre os médicos que um paciente com histórico familiar pode retardar, atenuar ou mesmo evitar esse quadro caso ele se alimente adequadamente (com pouca gordura e carboidrato), faça exercícios físicos regularmente e não tenha excesso de peso.
Segundo a Sociedade Brasileira de Diabetes, o diabetes tipo 1 é caracterizado principalmente por um ataque do sistema imunológico contra o próprio corpo, mais especificamente de anticorpos contra células beta responsáveis pela produção de insulina no pâncreas, fazendo com que pouca ou nenhuma insulina seja liberada para o corpo.
Sem ser metabolizada adequadamente, a glicose então permanece em altas doses no sangue (hiperglicemia) em vez de ser usada como energia, por exemplo. Uma das complicações geradas por esse acúmulo excessivo é a lesão de células e vasos sanguíneos. Além disso, grande parte dessa glicose acaba eliminada na urina, que carrega também água, podendo causar desidratação.
É no tipo 1 que o paciente precisa obrigatoriamente de doses de insulina, em geral administradas via injeções.
- Tipo 2: atinge de 90% a 95% das pessoas com diabetes
É um quadro bem diferente do que ocorre com o tipo 1, que tem poucos sintomas ou até nenhum e se caracteriza geralmente por um surgimento mais lento e gradual.
Geralmente é diagnosticada a partir dos 40 anos, mas tem havido um aumento de casos em crianças e jovens tanto por fatores genéticos quanto por ambientais, como alimentação inadequada e sedentarismo. O tipo 2 é associado a excesso de peso, hipertensão e altos níveis de colesterol.
"A grande causa do diabetes é, na verdade, a obesidade. E ela é prevenível. Ou seria prevenível. Esse diabetes está aumentando dessa maneira e vai aumentar ainda mais. As perspectivas são piores porque o que está aumentando é a obesidade. E essa obesidade traz junto dela o diabetes. Essas duas coisas estão fortemente relacionadas", explica Boguszewski, da Sociedade Brasileira de Endocrinologia e Metabologia.
Estima-se, inclusive, que metade das pessoas com diabetes tipo 2 vivam suas vidas sem saber da doença quase silenciosa. O diagnóstico acaba ocorrendo, dessa forma, por meio de exames laboratoriais ou complicações que surgem. Os sinais mais comuns desta condição são sede e fome constantes, infecções frequentes, visão embaçada e formigamento dos pés e das mãos.
Segundo a Sociedade Brasileira de Diabetes, o tipo 2 é caracterizado por dificuldades do organismo em usar a insulina que produziu ou por problemas na produção de quantidades adequadas desse hormônio para controlar a taxa de glicose no sangue. É o que se chama de resistência à insulina.
Nesse tipo, o paciente pode receber injeções de insulina ou remédios que melhoram a ação da insulina ou estimulam o pâncreas a aumentar a secreção de insulina. A depender do paciente, planejamento alimentar e atividade física são suficientes.
A definição do tratamento caberá ao profissional de saúde responsável pelo diagnóstico e monitoramento.
O que é diabetes gestacional e por que ela ocorre?
Há um outro tipo de diabetes chamado diabetes gestacional, que pode se desenvolver em 1 em cada 20 grávidas.
Normalmente, em meio a mudanças hormonais, a própria placenta afeta a ação da insulina no corpo, levando a um aumento da produção desse hormônio no segundo ou terceiro trimestre de gravidez. Quando essa alta não ocorre, é desenvolvido um quadro de diabetes gestacional com aumento de glicose no sangue.
O tratamento em geral consiste em mudanças na alimentação e exercícios físicos adequados ao período gestacional. Em casos raros, a gestante demanda injeções de insulina para evitar prejuízos a ela e ao feto.
O diabetes desse e de outros tipos envolve riscos para a gestante e para o feto, por isso é essencial que ambos sejam acompanhados por profissionais especializados durante o pré-natal.
Após o parto, se o diabetes é do tipo gestacional, a princípio o quadro some naturalmente. Embora ele possa voltar a ocorrer anos mais tarde.
Por isso é muito importante que a gestante volte a realizar, com acompanhamento especializado, medições da taxa de glicemia no sangue.
O diabetes é considerado uma doença vascular?
Segundo o estudo Estatística Cardiovascular Brasil, da Sociedade Brasileira de Cardiologia, as doenças cardiovasculares são a principal causa de morte no Brasil e uma das complicações mais graves do diabetes. Mais da metade das pessoas com doença cardíaca também têm transtornos relacionados à glicose no corpo.
"Quanto mais tempo de diabetes, quanto pior o controle, maior a chance de ele desenvolver a doença cardiovascular", explica a endocrinologista e coordenadora do departamento de campanhas da Sociedade Brasileira de Diabetes, Dhianah Santini de Oliveira, em entrevista à BBC News Brasil.
Mais de dois terços dos que morrem por problemas cardíacos têm diabetes e mais de 80% das mortes relacionadas ao diabetes são associadas a problemas vasculares, afirma a Sociedade Brasileira de Diabetes.
O diabetes é muito mais prevalente do que outras doenças e leva a uma redução de tempo de vida em torno de 6 a 10 anos, comparado a quem não tem diabetes.
Mas o risco de morte não está associado à diabetes em si, caso o metabolismo esteja sob controle. O quadro com potencial fatal está ligado a complicações do diabetes com controle inadequado, mais especificamente as doenças vasculares.
Isso ocorre, segundo ela, porque a alta taxa de glicose pode começar a danificar os vasos sanguíneos. "A glicose tem que entrar na célula para gerar energia para a célula funcionar. No caso de um paciente com diabetes, a glicose não entra direito e essas células começam a se estressar e vão inflamando, produzindo radicais livres. Isso tudo vai danificando a célula."
Oliveira explica que esse comprometimento vascular pode ser cumulativo ao longo do tempo (por isso a duração do quadro de diabetes é um fator relevante).
Especialistas ressaltam a importância do acompanhamento de profissionais especializados, que podem, por exemplo, requisitar exames preventivos sobre alterações vasculares, muitas vezes silenciosas.
"A prevenção do diabetes é a prevenção do infarto, do AVC, da doença renal, da cegueira", afirma Oliveira.
Por que o diabetes pode levar a amputações e cegueira?
Como explicado acima, o diabetes pode levar a diversos desdobramentos prejudiciais ao corpo humano. Dois dos mais conhecidos e preocupantes são as amputações e a cegueira.
"O diabetes é a principal causa de amputação no mundo. Isso ocorre por causa da doença vascular, com um comprometimento de irrigação nos pés, de nutrição. Às vezes uma pessoa tem uma feridinha de uma topada e aquilo vai evoluindo, evoluindo até ter que amputar o dedo", explica Oliveira, da Sociedade Brasileira de Diabetes.
O chamado pé diabético envolve todas essas mudanças causadas pela doença no membro, como formigamento, perda de sensibilidade, úlceras, problemas de circulação e dificuldade de cicatrização.
Segundo a Sociedade Brasileira de Diabetes, pacientes com diabetes mellitus podem ter problemas de cicatrização por causa do desequilíbrio da resposta inflamatória, com situações como um acúmulo prolongado de células inflamatórias, um menor fluxo sanguíneo nos membros inferiores ou o impacto negativo do excesso de açúcar na eficácia das células de defesa. Esse quadro é agravado quando o nível de açúcar no sangue não está controlado.
Estima-se que 1 a cada 4 pessoas com diabetes mellitus terá lesões no pé que podem não ser percebidas. Caso a ferida não seja tratada, pode levar à amputação de parte e a totalidade do dedo, do pé ou da perna. Isso acomete principalmente a população de baixa renda, que vive em piores condições de saúde e com menos acesso a unidades de saúde.

CRÉDITO,SECRETARIA DE SAÚDE DO DF/DIVULGAÇÃO
Legenda da foto,
O SUS oferece medicamentos, equipamentos para monitorar glicemia e consultas com profissionais de saúde
Cerca de 20% das internações de pacientes com diabetes estão relacionadas a complicações nos membros inferiores. Segundo o Ministério da Saúde, as complicações do pé diabético correspondem de 40% a 70% de todas as amputações não realizadas por traumas na população inteira.
Outra complicação preocupante do diabetes é a retinopatia diabética, que pode ocorrer com o descontrole da glicemia e o tempo do diabetes, lesionando os pequenos vasos da retina (camada localizada no fundo do olho que retém as imagens). O resultado mais grave pode ser a cegueira, explica Oliveira, da Sociedade Brasileira de Diabetes.
Por essas e outras consequências é que se mostra muito importante o acompanhamento das pessoas diagnosticadas com diabetes por profissionais de saúde especializados.
Por que alguém com diabetes não pode doar sangue?
A Fundação Pró-Sangue, do governo de São Paulo, explica que uma pessoa com diabetes que não pode doar sangue é "aquela que chamamos de insulino-dependente; ou seja, aquela que necessita de insulina para manter seu metabolismo de açúcar próximo da normalidade. Esses pacientes têm importantes alterações do sistema cardiovascular e, em consequência disto, durante ou logo após a doação de sangue, podem apresentar alguma reação que agrave seu estado de saúde".
Segundo o Instituto Nacional de Câncer (Inca), ligado ao Ministério da Saúde, "se a pessoa que tenha diabetes estiver controlando apenas com alimentação ou hipoglicemiantes orais e não apresente alterações vasculares, poderá doar sangue. Caso ela já tenha utilizado insulina, não poderá doar".
Diabetes engorda ou emagrece?
Segundo especialistas, o diabetes do tipo 1 costuma levar ao emagrecimento quando há um desequilíbrio (diabetes desequilibrada) no tratamento ou quando ele não é feito. É uma complicação do diabetes que acontece quando os níveis de glicose estão muito altos, o que pode resultar em uma perda de peso inesperada. Normalmente ocorre com pessoas que não estão cumprindo o tratamento corretamente ou se o paciente ainda não tem o diagnóstico de diabetes.
Além da perda de peso inesperada, outros sintomas desse desequilíbrio são sede excessiva, vontade frequente de urinar e aumento do apetite.
Para que isso não aconteça o paciente precisa seguir o tratamento indicado, baseado em uma dieta alimentar saudável, combinada com a prática de exercícios físicos e, se ele já tem o diagnóstico de diabetes, fazer o automonitoramento glicêmico com o glicosímetro (aparelho que mede os níveis de glicose no sangue).
O diabetes do tipo 2 é amplamente associado ao excesso de peso, como explicado acima no texto, e com resistência insulínica (síndrome metabólica). Mas quando o paciente segue o tratamento corretamente aliado à prática de exercício físico, ele tende a perder esse excesso de peso adquirido previamente.
Essa síndrome metabólica inclui alterações no corpo decorrentes do excesso de peso. Para a Federação Internacional de Diabetes, a síndrome metabólica é definida pelo excesso de gordura abdominal, combinada com nível de triglicérides alto, colesterol HDL (colesterol bom) abaixo de 40 mg/dL, hipertensão, glicemia de jejum maior ou igual a 100 mg/dL ou diagnóstico anterior de diabetes.
São condições que, quando unidas, aumentam as chances de desenvolvimento de doenças cardíacas e diabetes. Segundo o Ministério da Saúde, ela é resultado de alimentação inadequada e sedentarismo, e por isso pode ser prevenida e curada.
A base da síndrome metabólica é a resistência à ação da insulina, que é a resistência insulínica (ou síndrome de resistência à insulina). A resistência insulínica é uma alteração do funcionamento da insulina que vem do ganho de peso progressivo. Nela, a insulina encontra dificuldade em fazer o seu trabalho e seu desempenho cai.
"E então ele precisa produzir cada vez mais insulina porque quanto mais ele come, mais ele precisa de insulina. E aí vai chegando uma hora que o pâncreas está intoxicado de tanta glicose, de tanta gordura, de tanta energia, que ele começa a falhar. Então a glicose sobe e vem o diabetes", explica Oliveira, da Sociedade Brasileira de Diabetes.
O exercício físico é essencial para melhorar a resistência insulínica e evitar, adiar ou atenuar esse caminho em direção ao diabetes.
O que se pode comer no diabetes?
Pessoas com diabetes precisam seguir uma alimentação equilibrada e saudável, assim como se recomenda a todas as pessoas. Especialistas ressaltam a importância da variedade de alimentos no prato, de evitar excesso de açúcar, sal e gordura e de não pular refeições. Em geral, não há o que não se possa comer para a população em geral, a questão é a quantidade.
Mas a dieta para quem tem diabetes pode se preocupar mais em manter o controle do nível de glicose no sangue, a fim de evitar desequilíbrios, como a hiperglicemia, causada pelo excesso de açúcar, e hipoglicemia, consequência da queda brusca de açúcar no sangue.
Segundo a Sociedade Brasileira de Diabetes, essa dieta pode exigir mais planejamento e organização dos hábitos alimentares, pois é preciso escolher melhor quais alimentos consumir e em quais quantidades e em que momento do dia.
A entidade recomenda, por exemplo, que os alimentos sejam distribuídos em 5 a 6 refeições ao dia; na hora dos lanches, dar preferência ao consumo de frutas (e não ao suco); metade do prato deve ser composto por vegetais coloridos; evitar açúcares e alimentos açucarados; priorizar pequenas porções de carnes magras e intercalar o consumo de carne branca e vermelha com ovo; preferir alimentos menos processados.
Como se controla o nível de açúcar no sangue? Com contagem de carboidratos?
A escolha dos tipos de alimentos, bem como a quantidade a ser ingerida depende da idade, de quão ativo fisicamente é cada pessoa e do nível de glicose no sangue.
Há diversas buscas no Google, por exemplo, sobre alimentos específicos, como tapioca, melancia, cerveja, batata doce, cuscuz e beterraba.
O Manual Oficial de Contagem de Carboidratos, criado e atualizado pela Sociedade Brasileira de Diabetes, é uma fonte segura de informação aos pacientes com diabetes a respeito do que se pode ou não comer.
A contagem de carboidratos é uma estratégia nutricional que oferece à pessoa com diabetes maior flexibilidade em sua alimentação.
O foco é no carboidrato, nutriente com maior efeito sobre a glicemia, pois 100% do carboidrato ingerido se transforma em glicose. Por outro lado, de 30% a 60% da proteína podem resultar em glicose e, no caso da gordura, somente 10%.
A fim de controlar os níveis de açúcar no sangue, o método busca um equilíbrio entre a glicemia, a quantidade de carboidratos ingerida e a quantidade de insulina necessária de cada paciente.
Essa contagem é uma técnica utilizada geralmente por pacientes com diabetes do tipo 1, mas todos com diabetes podem praticá-la. Costuma exigir bastante atenção e disciplina no começo, mas se torna menos custoso quando se adquire o hábito.
Toda essa abordagem deve ser feita com acompanhamento de um nutricionista, que definirá para cada paciente a quantidade de calorias e de carboidratos a ser ingerida em cada refeição.
Alguns pacientes anotam e calculam o que se põe no prato, com blocos de notas ou aplicativos.
No Brasil, quem tem direito a injeções de insulina, remédios e novos aparelhos para controlar e tratar o diabetes? O SUS oferece tudo isso?
O tratamento e o monitoramento de pacientes com diabetes inclui geralmente uma série de medicamentos, consultas com profissionais especializados e equipamentos para controlar os níveis de açúcar no sangue.
"Hoje, temos aparelhos para medir a glicose que se coloca no braço, sem precisar mais ficar furando o dedo. Você pode até monitorar a glicose pelo celular, passando perto do braço", diz Oliveira, da Sociedade Brasileira de Diabetes.
Mas novidades como essa, disponíveis no setor privado, nem sempre são oferecidas pelo SUS.
No sistema de saúde público brasileiro, há basicamente 2 tipos de insulinas disponíveis no SUS: a de ação prolongada - insulina humana NPH e a de ação rápida - insulina humana regular.
No tratamento padrão para quem tem diabetes tipo 1 (pessoas com deficiência absoluta de insulina), são necessárias várias injeções de insulina ao longo do dia, assim como diversas medidas de glicose durante o dia.
O SUS oferece ainda medicamentos, equipamentos para monitorar glicemia e consultas com profissionais de saúde, mas nem sempre tudo isso está disponível para todos.
Boguszewski elogia os tratamentos oferecidos pelo SUS, com a entrada gradativa de novos medicamentos para alguns pacientes, apesar das limitações orçamentárias impostas pela quantidade de pessoas com a doença no país.
"Uma medicação bastante efetiva que temos hoje pode custar R$ 500, R$ 600 por mês. Se você multiplicar isso por 10 milhões de pessoas, terá ideia do impacto no sistema de saúde. E o governo não tem que comprar remédio só para diabetes."
Segundo ele, obstáculos ainda maiores existem para equipamentos de monitoramento e controle da glicemia e novos medicamentos mais eficazes. "Já dispomos no mercado de inúmeras medicações extremamente boas e efetivas, mas se somarmos tudo isso, o custo de um tratamento mensal de diabetes será extremamente elevado, quase R$ 2.000 por mês em dieta adequada, aparelhinho, compra de remédios etc."
Em países sem sistema público de saúde universal como os EUA, por exemplo, muitas pessoas não têm condições financeiras de acessar o tratamento básico de insulina. O mercado americano é controlado por poucas farmacêuticas e a insulina chega a custar milhares de dólares por ano.
Controle e tratamento
No Brasil, além do SUS, há uma lei específica para garantir o acesso que é a lei federal nº 11.347, de 2006, a qual dá direito aos portadores de diabetes mellitus brasileiros de receber medicamentos e insumos pelo Sistema Único de Saúde (SUS), como insulina humana NPH (ação prolongada) e insulina humana regular (ação rápida), medicamentos antidiabéticos (hipoglicemiante: reduz/controla a concentração de açúcar no sangue) como Glibenclamida, Cloridrato de Metformina, Glicazida e insumos como seringas com agulha, tiras reagentes de medida de glicemia capilar, lancetas para punção digital (estes somente aos pacientes insulino-dependentes que estejam cadastrados no cartão SUS e/ou no Programa de Hipertensão e Diabetes - Hiperdia)
Os pacientes que quiserem retirar medicamentos e insumos precisam ter cadastro como paciente com diabetes no SUS ou Hiperdia (Programa de Hipertensão e Diabetes). Para então ir ao posto de saúde mais próximo da sua casa e apresentar a receita médica prescrita pelo médico.
Autor: Cristiane Martins
Fonte: Londres para a BBC News Brasil
Sítio Online da Publicação: BBC News Brasil
Data: 18/11/2021
Publicação Original:
https://www.bbc.com/portuguese/geral-59290134