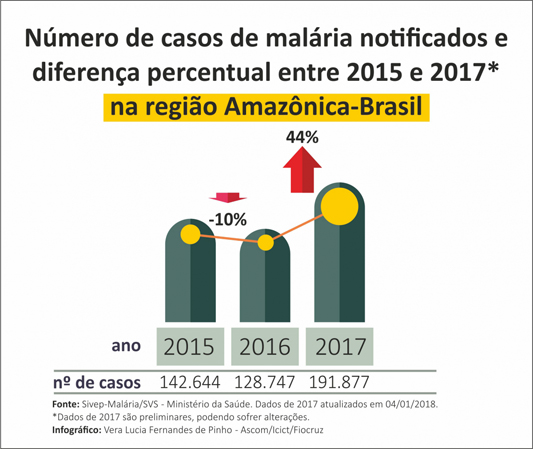
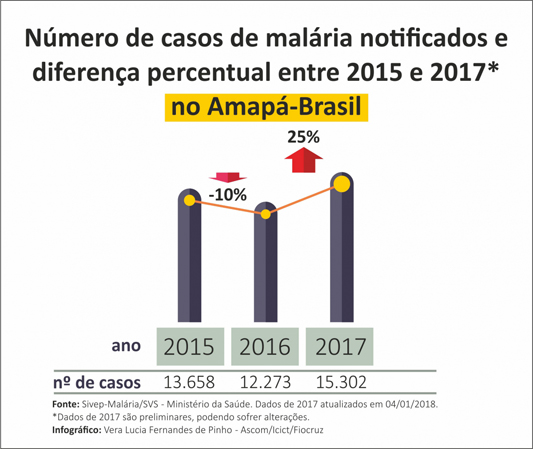
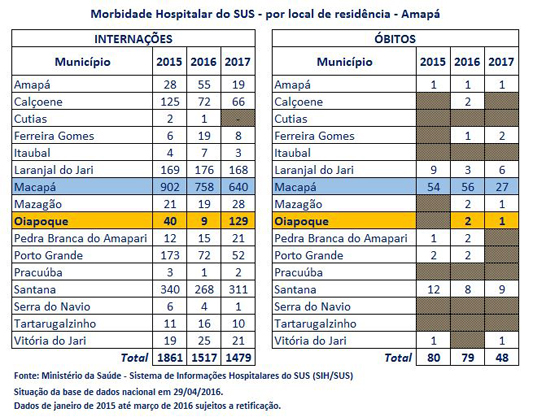
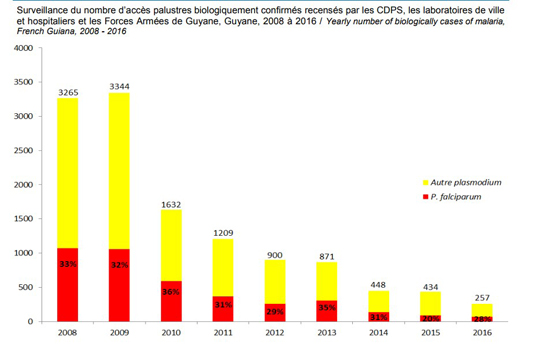
A arma, um pedaço de DNA auto-replicante conhecido como unidade genética, é uma das ferramentas mais esperadas e controversas que estão sendo desenvolvidas para impedir que os mosquitos espalhem doenças como a malária para os seres humanos.
A unidade genética interfere na capacidade de reprodução dos insetos. Ele eliminou populações cativas de mosquitos em oito a 12 gerações (SN: 27/10/18, p. 6) em um pequeno estudo de laboratório. Em 2021, a tecnologia também funcionou nas grandes gaiolas de Terni, na Itália. Dentro de cinco a 10 anos, essa unidade genética pode estar pronta para ser testada na natureza.
A primeira versão experimental poderia ser lançada em Burkina Faso, Mali, Gana ou Uganda. Nesses locais, os pesquisadores estão trabalhando com um consórcio de pesquisa sem fins lucrativos chamado Target Malaria para desenvolver os portadores de transmissão genética junto com outros mosquitos geneticamente modificados para combater a malária.
Esta pesquisa é impulsionada pela ideia de que todas as ferramentas disponíveis devem ser usadas para combater a malária, que adoeceu cerca de 241 milhões de pessoas em 2020 e matou 670.000 em todo o mundo, principalmente na África. Crianças de 5 anos ou menos foram responsáveis por cerca de 80% das mortes por malária no continente, diz a Organização Mundial da Saúde.
Por causa do grande número de vítimas da malária, grandes investimentos foram feitos para combater a doença, produzindo medicamentos preventivos, mosquiteiros tratados com inseticida e até vacinas contra a malária - uma foi recentemente recomendada para uso na África Subsaariana (SN: 18/12/21 & 1/1/22, página 32). Esses esforços estão ajudando. Mas os mosquitos estão desenvolvendo resistência aos inseticidas, e alguns medicamentos antimaláricos podem não funcionar mais bem.
“Para chegar a zero [casos], precisamos ter algo que seja transformador”, diz Fredros Okumu, biólogo de mosquitos e diretor de ciência do Instituto de Saúde Ifakara, na Tanzânia.
Gene drives podem ser a resposta transformacional que as pessoas estão procurando. Os pesquisadores ainda estão refinando e testando a tecnologia, que foi desenvolvida pela primeira vez em 2015 (SN: 12/12/15, p. 16). Embora outros tipos de mosquitos geneticamente alterados tenham sido liberados no Brasil, nos Estados Unidos e em outros lugares, esses genes alterados se espalham lentamente entre as populações selvagens (SN Online: 3/9/22). As unidades genéticas podem se espalhar para quase todos os membros de uma espécie rapidamente, alterando para sempre a espécie ou eliminando-a.
Mas o fato de os genes terem algum papel no combate à malária pode depender tanto de considerações sociais quanto da ciência.
“Uma tecnologia não funciona apenas pela força técnica. Funciona porque se insere em um contexto social”, diz Ramya Rajagopalan, cientista social da Universidade da Califórnia, em San Diego. No passado, os cientistas “desenvolviam uma tecnologia no laboratório, deixavam tudo configurado e pronto para ser usado, e então você vai para as partes interessadas e diz: 'Ei, nós temos essa ótima tecnologia, você quer usá-la?' ”
Se as pessoas rejeitarem esse tipo de oferta, como aconteceu com algumas culturas geneticamente modificadas, os pesquisadores costumam pensar: “Se [o público] soubesse o suficiente sobre a tecnologia, eles aceitariam mais”, diz Rajagopalan. Mas, com mais frequência, o fracasso ocorre porque os pesquisadores “não incluem vozes da comunidade desde o início no design e na implementação”.
Por causa da possibilidade de alterar para sempre os ecossistemas, a União Européia já disse “não” ao uso de genes drive lá. Mas a África é onde um gene drive pode um dia ajudar a derrotar a malária. Os pesquisadores esperam eventualmente liberar unidades genéticas no continente, mas primeiro devem obter consenso público. Para isso, os cientistas estão procurando maneiras de envolver o público na pesquisa e aprender sobre as prioridades locais e como falar sobre a tecnologia.
Chocando a gaiola
Ninguém está pronto para deixar os mosquitos portadores de unidades genéticas saírem do laboratório ainda. Por enquanto, os pesquisadores estão fazendo testes com mosquitos em cativeiro para ter uma ideia se a tecnologia funcionará conforme o planejado. Nos testes da gaiola de Terni, os cientistas usaram salas pequenas, definindo níveis de umidade, iluminação e outras características para imitar algumas das condições que os mosquitos podem encontrar na natureza.
Em gaiolas de quase 5 metros cúbicos – mais ou menos do tamanho de um pequeno camarim – contendo centenas de mosquitos Anopheles gambiae, os cientistas adicionaram membros masculinos da mesma espécie que carregavam a mudança projetada em seu DNA.
O gene drive usado para este experimento é construído na tesoura molecular conhecida como CRISPR/Cas9. Os mosquitos machos são projetados para transportar o gene drive, que consiste em instruções para fazer a enzima de corte de DNA Cas9 e um RNA que guia a enzima para o gene a ser cortado. Quando um macho modificado acasala com uma fêmea inalterada, Cas9 corta um gene chamado doublesex dentro do óvulo fertilizado. À medida que o óvulo tenta reparar o corte, o gene drive do gene de sexo duplo do pai é colado sobre a cópia do gene herdado da mãe. Assim, a prole recebe duas cópias da unidade genética, em vez de uma.
Normalmente, qualquer versão específica de um gene tem 50% de chance de ser passada de pai para filho. Mas com o sistema CRISPR de copiar e colar, os mosquitos portadores de transmissão genética passam a transmissão para cerca de 96% da prole masculina e mais de 99% das fêmeas. Com essa trapaça genética, o impulso genético se espalha rapidamente pela população.
O gene doublesex é essencial para o desenvolvimento de mosquitos fêmeas. Quando o gene não funciona, “o mosquito em si não funciona”, diz Ruth Müller, ecologista-chefe e entomologista do Instituto de Medicina Tropical de Antuérpia, Bélgica. A unidade genética quebra o gene.
A prole feminina que herda duas cópias de um gene de sexo duplo quebrado desenvolve peças bucais e genitália que estão mais próximas da forma masculina. Essas fêmeas são estéreis e não podem morder pessoas com suas peças bucais malformadas. Incapazes de picar, esses mosquitos não podem transmitir os parasitas causadores da malária de seus corpos para os humanos.
Naquelas gaiolas semelhantes à natureza em Terni, quando os mosquitos portadores de genes foram introduzidos, as populações morreram em 245 a 311 dias, relataram pesquisadores em julho de 2021 na Nature Communications. Em duas gaiolas onde nenhum mosquito transmissor de genes foi adicionado, as populações de mosquitos viveram normalmente até o final do experimento.
Esta foi a primeira prova de que o gene drive pode funcionar em condições quase do mundo real, diz Müller, um dos líderes do estudo. Mas ainda há muito a aprender sobre as unidades, diz ela, incluindo como elas afetarão as populações de mosquitos na natureza, se podem retardar a propagação da malária e, mais importante, qual será o impacto sobre outras criaturas no ambiente.
Obter essas respostas determinará a viabilidade de avançar cientificamente. Eles também desempenharão um grande papel em saber se o público concorda em liberar uma ferramenta que pode levar intencionalmente uma espécie à extinção.
Considerando todas as possibilidades
Enquanto as equipes científicas de Müller e outras da Target Malaria baseadas na África, Europa e América do Norte refinam os genes, outros grupos afiliados e independentes estão mapeando o que a liberação de um gene pode fazer no planeta. “No momento, há muitas discussões teóricas”, diz Müller. É importante coletar dados para “preencher o debate com mais fatos” sobre os riscos e benefícios reais, diz ela.
Pelo menos 46 danos teóricos podem surgir do uso de genes em mosquitos, relataram pesquisadores em março de 2021 no Malaria Journal. Essas desvantagens potenciais incluem reduções de polinizadores e outras espécies direta ou indiretamente relacionadas ao desaparecimento dos mosquitos. É possível que as pessoas desenvolvam reações alérgicas à picada de mosquitos portadores de uma única cópia do gene drive, ou a peixes que comem as larvas alteradas do mosquito. Pode haver um declínio na qualidade da água causado pela morte de um grande número de larvas de mosquito. Existe até um conjunto de cenários em que os casos de malária aumentam se, por exemplo, espécies de mosquitos que são melhores disseminadores de malária assumirem o controle em áreas onde uma unidade genética diluiu os mosquitos menos problemáticos.
Sonhar com possíveis consequências de pesadelo foi um exercício destinado a dizer aos pesquisadores o que eles podem precisar planejar e testar antes de liberar mosquitos na natureza. Em workshops realizados de 2016 a 2019 em Gana, Quênia, Botsuana, Gabão e Estados Unidos, os pesquisadores elaboraram uma cadeia de eventos que podem levar a cada um desses danos potenciais.
A lista de 46 possibilidades se concentrou em quatro áreas que os líderes africanos disseram serem as mais importantes para proteger: biodiversidade, saúde humana e animal e qualidade da água. Ao identificar esses perigos hipotéticos, os pesquisadores podem começar a calcular a probabilidade de um dano acontecer e quão ruim ele pode ser, diz o coautor do relatório John Connolly, cientista regulatório sênior da Target Malaria, baseado no Imperial College London.
“Você provavelmente nunca termina uma avaliação de risco, mas obtém uma compreensão mais clara dos riscos e incertezas”, diz Connolly. A Target Malaria e grupos independentes esperam responder a algumas perguntas examinando dados coletados da liberação de mosquitos geneticamente alterados que não carregam genes.
Estudos de mecanismos biológicos de controle de pragas – como liberar um predador para erradicar uma espécie invasora (lembre-se dos sapos-cururu invasores na Austrália [SN Online: 14/10/14]) – também podem fornecer algumas pistas sobre como os genes podem se espalhar, diz Keith Hayes, que lidera uma equipe de avaliação de risco no Data61 da Commonwealth Science and Industrial Research Organization em Hobart, Austrália.
Algumas perguntas podem nunca ser realmente respondidas, a menos que os genes drives sejam liberados. Os cientistas podem experimentar e simular o que pode acontecer, mas “em algum momento você precisa dizer: ‘Não sabemos tudo. Não podemos saber tudo. Pode haver surpresas'”, diz Hayes. É quando uma decisão precisará ser tomada sobre uma liberação com base no que se sabe sobre os riscos e benefícios.
Alto risco
Mesmo que essas avaliações revelem desvantagens para os genes, os benefícios potenciais para a saúde humana e a economia podem superar em muito os riscos, argumenta Müller.
“Se você tem uma alta carga de malária, isso custa muito”, diz Müller. “As crianças não podem ir à escola. As pessoas não podem ir trabalhar. Isso também deve ser considerado se você falar sobre custos.”
Os opositores dos impulsos genéticos dizem que é injusto pintar a rejeição da tecnologia não comprovada e potencialmente perigosa como condenando crianças à morte por malária. “Já não estamos salvando essas crianças com medidas [que ajudariam] como melhorar o saneamento e o sistema médico”, diz Mareike Imken, coordenadora europeia da campanha Stop Gene Drives. Sua organização está pedindo uma moratória global sobre a liberação de genes drives até que haja um consenso mundial sobre se eles são seguros e necessários e como devem ser regulamentados.
“Precisamos do maior obstáculo possível para usar essa tecnologia de alto risco”, diz Imken. Permitir que os genes drives sejam testados contra a malária essencialmente os liberaria para uso contra uma ampla variedade de organismos, com consequências ecológicas potencialmente devastadoras, diz ela. Em vez disso, o mundo deveria investir mais em métodos já comprovados de controle e erradicação da malária.
Mas existem vantagens potenciais para os genes que as abordagens atuais, como inseticidas, não oferecem. “As coisas que fazemos há anos foram intencionalmente projetadas para erradicar os mosquitos. Simplesmente não o fez. Nós os pulverizamos há anos e, no processo, matamos muitos outros organismos não-alvo”, diz Okumu.
Ao substituir os inseticidas, os genes drives podem ajudar a salvar insetos, incluindo abelhas, borboletas e outros polinizadores. E os genes drives são projetados para eliminar apenas as espécies de mosquitos que são perigosas, diz Okumu. “De todas as 3.500 espécies… precisamos atingir uma, duas, no máximo três delas.”
Ele está se referindo às poucas espécies do gênero Anopheles que são as principais responsáveis pela disseminação da malária. Na África, os principais portadores da doença são o Anopheles gambiae e os sósias An. arabiensis, A. coluzzii e A. funesto.
Embora erradicar a malária seja o objetivo, extinguir os mosquitos é principalmente uma hipérbole, diz Tony Nolan, biólogo molecular da Escola de Medicina Tropical de Liverpool, na Inglaterra.
“A extinção não é um resultado provável, nem mesmo desejável. Não é necessário extinguir o mosquito para eliminar a malária”, diz Nolan, um dos pesquisadores da Target Malaria que desenvolve os genes. O isolamento geográfico pode permitir que a unidade genética elimine uma população local de mosquitos, mas nada mais longe. Mutações podem surgir no Cas9 ou no RNA guia, fazendo com que o drive pare de funcionar. Ou outras coisas podem limitar sua propagação.
Mas o que aconteceria com o meio ambiente se uma grande espécie de mosquito desaparecesse de repente? Alguns pesquisadores estão tentando medir as contribuições ecológicas de An. gambiae, incluindo se os machos polinizam as plantas visitadas em busca de néctar. A partir de agora, o maior valor conhecido dos mosquitos é como alimento para predadores. Aves, peixes e outros animais que comem mosquitos ou suas larvas geralmente não são exigentes sobre qual espécie é o jantar. Apenas uma espécie de aranha é conhecida por preferir mosquitos Anopheles sobre outros tipos.
A experiência de Okumu o leva a pensar que os portadores da malária não fariam muita falta. Em algumas partes da África Oriental, incluindo a aldeia natal de Okumu na Tanzânia, uma combinação de fatores, incluindo estações secas prolongadas e uso de inseticidas e mosquiteiros, levou An. gâmbia fora. “Não vimos – talvez porque não medimos [bem o suficiente] – nenhum desafio ecológico associado ao desaparecimento de Anopheles gambiae”, diz ele.
A mistura de portadores de malária pode variar consideravelmente dependendo das condições locais. Em Burkina Faso, na África Ocidental, por exemplo, duas aldeias tinham populações de mosquitos diferentes: em Bana, a noroeste da cidade de Bobo-Dioulasso, cerca de 90% dos mosquitos eram An. coluzzii com An. gambiae representando 9% da captura, relataram pesquisadores em 2019 no Malaria Journal. Mas no lado sudeste da cidade, na aldeia de Pala, An. gambiae dominou, representando cerca de 84 por cento dos mosquitos capturados. Um. arabiensis foi responsável por cerca de 10 por cento, e An. coluzzii foi cerca de 6 por cento da captura em Pala.
Se um. gambiae desaparecesse, uma das outras espécies preencheria o vácuo, diz Okumu. Isso pode ser uma coisa boa se os substitutos não morderem tanto as pessoas ou forem péssimos em espalhar a malária. Também pode ser pior se o equilíbrio mudar para um mordedor de pessoas mais voraz que espalha facilmente os parasitas.
Entrada da comunidade
Além dos obstáculos científicos, os pesquisadores também devem levar o público a bordo com o lançamento da tecnologia. Sem apoio público, até mesmo um gene drive que funcione perfeitamente pode ser inviável.
Nem todos concordam sobre quando e como obter informações. Okumu teme que perguntar ao público se eles querem unidades genéticas antes que os cientistas tenham respostas para algumas das perguntas mais urgentes possa sair pela culatra. “Prefiro que conheçamos os verdadeiros benefícios, os verdadeiros riscos e obtenhamos um consenso em torno disso, e então comecemos a envolver as comunidades”, diz ele.
Esperar até que todas as respostas estejam em mãos é uma abordagem falha, diz Lea Pare Toe, cientista social do Institut de Recherche en Sciences de la Santé em Bobo-Dioulasso. “Devemos ouvir [a comunidade] e desenvolver a ciência juntos”, diz Toe, que trabalha com a Target Malaria para envolver a população local na pesquisa.
Na Bana, os pesquisadores não começaram falando sobre genes, ou mesmo modificações genéticas, diz Toe. Primeiro, a equipe teve que esclarecer a conexão entre mosquitos e malária. Eles também tiveram que dissipar mitos, como comer alimentos gordurosos ou frutas doces pode causar a doença. Após uma intensa campanha de engajamento de 2014 a 2019, os pesquisadores descobriram que essas declarações falsas eram muito menos aceitas, relataram os pesquisadores em outubro de 2021 no Malaria Journal.
Uma vez que as pessoas estão claras sobre as causas da malária, Toe e seus colegas introduzem a ideia da genética e como os pesquisadores querem alterar os mosquitos para combater a malária. As pessoas geralmente estão bem com a incerteza da pesquisa, diz ela. Mas eles querem saber mais.
Os moradores fazem perguntas específicas sobre a biologia dos mosquitos e perguntam como os pesquisadores podem trabalhar com criaturas tão pequenas. Eles costumam perguntar se as alterações genéticas que tornam os mosquitos estéreis serão transferidas para os humanos. As pessoas “amam os detalhes”, diz Toe.
Às vezes, são necessárias abordagens criativas para transmitir os conceitos. Por exemplo, a Target Malaria planejou um primeiro estágio – liberando mosquitos machos geneticamente esterilizados que não diminuirão as populações de mosquitos – para ajudar os pesquisadores a coletar dados sobre como os mosquitos geneticamente alterados se comparam aos normais na natureza.
Antes que esses mosquitos alterados fossem libertados, a organização queria garantir que os moradores de Bana tivessem uma compreensão profunda do projeto. Os líderes locais sugeriram uma peça. Os cientistas escreveram um roteiro, mas os atores, um contador de histórias local e outros membros da comunidade o revisaram para melhorar a narrativa. Isso ajudou a forjar uma conexão emocional com o público, Toe e colegas relataram em 5 de abril na Humanities and Social Sciences Communications.
Enquanto isso, na Tanzânia, embora relutantes em se mover cedo demais com o público, Okumu e colegas conversaram com líderes comunitários e entrevistaram moradores de 10 vilarejos na parte sudeste do país, onde muito poucas pessoas ouviram falar sobre mosquitos geneticamente modificados. O objetivo deste esforço de 2019 foi entender as percepções da comunidade, em vez de pedir permissão. As pessoas ficaram intrigadas com a ideia de unidades genéticas, mas estavam preocupadas se os mosquitos teriam aparência e comportamento diferentes dos mosquitos locais, relatou a equipe em março de 2021 no Malaria Journal.
Os membros da comunidade também estavam céticos de que atacar apenas um tipo de mosquito seria suficiente para reduzir a transmissão da malária ou diminuir as picadas de mosquito o suficiente para manter as comunidades envolvidas no projeto. Seria melhor, diziam, livrar-se de todos os mosquitos que picam.
Em um estudo separado feito em 2019, pessoas em Uganda que já estavam familiarizadas com os genes drives expressaram preocupações semelhantes. Mas esses participantes anteciparam problemas se os mosquitos cruzarem as fronteiras nacionais para um país que se oponha à liberação, relataram pesquisadores em março de 2021 no Malaria Journal. Os pesquisadores podem ter que buscar permissão para liberar mosquitos geneticamente modificados em escala multinacional, em vez de apenas obter o consentimento local e nacional.
As unidades genéticas podem conquistar corações e mentes porque serão testadas primeiro contra mosquitos portadores de doenças “que não são muito, muito pouco amados ou carismáticos ou qualquer coisa”, diz a geneticista de desenvolvimento Kimberly Cooper, da UC San Diego. “Você conhece alguém que tenha simpatia pelo mosquito? É provavelmente o animal mais odiado do planeta.
“Mas sempre haverá pessoas muito preocupadas com os organismos geneticamente modificados e sua liberação no meio ambiente”, mesmo que esses organismos sejam mosquitos, diz Cooper, que não está envolvido com a pesquisa da transmissão genética da malária, mas está desenvolvendo uma transmissão genética para uso como ferramenta de pesquisa em camundongos (SN Online: 23/01/19).
Ainda assim, a atração de erradicar a malária é poderosa. Os benefícios podem ser enormes. Mas se eles superam quaisquer riscos ambientais da tecnologia e se o público vai aderir a essa abordagem radical, ainda não se sabe.
“Há toneladas de incógnitas”, diz Okumu. “A questão é, devemos persegui-lo? Se você me perguntar, seria antiético não fazer isso.”CITATIONS
A. Hammond, et al. Gene-drive suppression of mosquito populations in large cages as a bridge between lab and field. Nature Communications. Vol. 12, July 28, 2021. doi: 10.1038/s41467-021-24790-6.
J. B. Connolly, et al. Systematic identification of plausible pathways to potential harm via problem formulation for investigational releases of a population suppression gene drive to control the human malaria vector Anopheles gambiae in West Africa. Malaria Journal. Vol. 20, March 29, 2021. doi: 10.1186/s12936-021-03674-6.
European Parliament. Report on the EU Biodiversity Strategy for 2030: Bringing nature back into our lives. May 31, 2021.
P. S. Epopa, et al. Seasonal malaria vector and transmission dynamics in western Burkina Faso. Malaria Journal. Vol. 18, April 2, 2019. doi: 10.1186/s12936-019-2747-5.
M.F. Finda, et al. Hybrid mosquitoes? Evidence from rural Tanzania on how local communities conceptualize and respond to modified mosquitoes as a tool for malaria control. Malaria Journal. Vol. 20, March 6, 2021. doi: 10.1186/s12936-021-03663-9.
L. P. Toe, et al. Small-scale release of non-gene drive mosquitoes in Burkina Faso: from engagement implementation to assessment, a learning journey. Malaria Journal. Vol. 20, October 9, 2021. doi: 10.1186/s12936-021-03929-2.
E. C. Wanyama, et al. Co‐developing a common glossary with stakeholders for engagement on new genetic approaches for malaria control in a local African setting. Malaria Journal. Vol. 20, January 21, 2021. doi: 10.1186/s12936-020-03577-y.
S. Hartley, et al. Ugandan stakeholder hopes and concerns about gene drive mosquitoes for malaria control: new directions for gene drive risk governance. Malaria Journal. Vol. 20, March 16, 2021. doi: 10.1186/s12936-021-03682-6.
C. M. Collins, et al. Effects of the removal or reduction in density of the malaria mosquito, Anopheles gambiae s.l., on interacting predators and competitors in local ecosystems. Medical and Veterinary Entomology. Vol. 33, March 2019, published online July 25, 2018, p. 1. doi: 10.1111/mve.12327.
Autor: Tina Hesman Saey
Fonte: sciencenews
Sítio Online da Publicação: sciencenews
Data: 03/06/2022
Publicação Original: https://www.sciencenews.org/article/gene-drives-mosquito-malaria-crispr-africa-public-outreach


/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2018/9/I/J2A3K9RcWa0cJj6IEfgg/malaria1.jpg)
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2018/Y/I/wRWbAHQxulbmU1xzRAcA/malaria2.jpg)
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2018/w/A/g0GTnEQYOk5I2iscCwyQ/malaria4.jpg)
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2018/Y/j/w9SkkVQy6jZKs8LhjnCg/malaria5.jpg)