CRÉDITO,GETTY IMAGES
Legenda da foto,
Principais alvos da covid-19 são o pulmão e as vias respiratórias, mas vírus tem surpreendido por seu variado ataque, do cérebro aos rins
Embora ainda haja muitas perguntas em aberto sobre o coronavírus que parou o mundo há quase um ano, cientistas conseguiram neste período correr contra o tempo e trazer muitas respostas sobre a nova doença — algumas delas surpreendentes.
Por exemplo, a de que a covid-19, descrita desde o início como uma doença respiratória, não ataca apenas os pulmões.
Conforme o coronavírus foi se espalhando pelo mundo e adoecendo mais pessoas — até aqui, infectando pelo menos 88 milhões no planeta —, médicos e pesquisadores começaram a constatar que órgãos tão diferentes como coração, cérebro e rins também podiam ser afetados, às vezes fatalmente, pelo coronavírus.
O patógeno também já causou problemas em dedo dos pés, foi detectado no testículo e ainda nas lágrimas de pacientes — mas é importante lembrar que ser encontrado em uma parte do corpo ou no ambiente não necessariamente significa adoecimento ou transmissibilidade.
Em relação aos chamados órgãos vitais, porém, a doença tem gerado incógnitas, pesquisas científicas e, em alguns casos, grande preocupação. Por isso, a BBC News Brasil procurou artigos científicos e pesquisadores brasileiros para responder o que se sabe até aqui sobre as consequências da covid-19 em cinco órgãos fundamentais para a nossa sobrevivência: pulmões, coração, rins, fígado e cérebro.
Vale lembrar que a definição de quais são os órgãos vitais é variada, mas de acordo com os entrevistados, estes cinco estão mais perto de um consenso de serem fundamentais para a continuidade da vida e insubstituíveis, considerando as intervenções médicas existentes.
1. Pulmões

CRÉDITO,GETTY IMAGES
Legenda da foto,
Falta de ar é sinal de que pulmão foi afetado, explica pesquisadora
Apesar de afetar outras partes do corpo, ainda são "as vias respiratórias e os pulmões" os principais alvos da covid-19, lembra a pesquisadora Marisa Dolhnikoff, professora associada da Faculdade de Medicina da Universidade de São Paulo (FMUSP) e coordenadora dos Estudos em Autópsia da Covid-19 no Hospital das Clínicas da faculdade.
Tudo começa quando uma pessoa sadia entra em contato com gotículas do vírus, como através da tosse ou espirro de alguém infectado, ou ainda por meio do contato com uma superfície contaminada com essas partículas. A partir daí, o vírus começa a "hackear" as células das vias respiratórias (canais que conduzem o ar aos pulmões, como o nariz e a traqueia) e dos pulmões, transformando-as em fábricas de coronavírus que se espalham por mais células.
Tosse, coriza e espirros podem surgir por conta do ataque às vias respiratórias. Esses sintomas também podem ser reflexo do acometimento dos pulmões — mas, segundo Dolhnikoff, o sinal mais claro de que este órgão vital foi afetado é a falta de ar.
Um estudo publicado em junho na revista científica Lancet, com dados de 257 pacientes em Nova York (EUA), mostrou que a falta de ar foi o sintoma mais frequente na entrada no hospital, registrado em 74% dos infectados, seguido por febre (71%) e tosse (66%).
Ainda segundo a pesquisadora da USP, um outro sinal importante vem das tomografias — quando elas mostram mais de 50% da área dos pulmões acometida pelo coronavírus, este é um indicador de gravidade e de insuficiência respiratória, que demanda suporte como a ventilação mecânica. Ambos pulmões costumam ser afetados juntos.
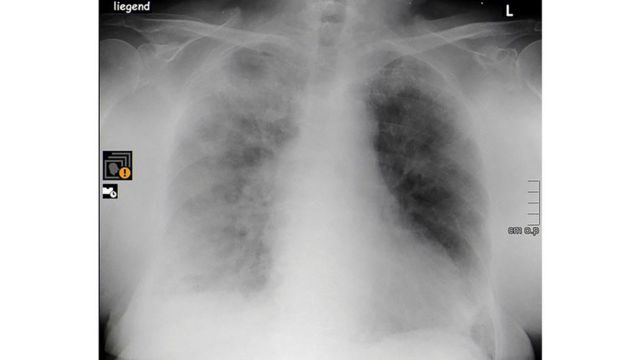
CRÉDITO,COURTESY OF HAVELHOEHE COMMUNITY HOSPITAL/HANDOUT
Legenda da foto,
Raio X mostra pulmões de idosa de 84 anos, internada em hospital de Berlim, comprometidos pela covid-19
Tanto nas vias respiratórias quanto nos pulmões, o coronavírus encontra um facilitador — células contendo receptores da proteína ECA-2, uma espécie de chave que permite o início da infecção.
"Nos casos mais graves, há também infecção dos alvéolos, estruturas responsáveis pela troca gasosa nos pulmões — a captação de O2 do ar para o sangue, e liberação de CO2", explicou por e-mail à BBC News Brasil a pesquisadora.
É por isso que os pulmões são vitais — eles nos dão, literalmente, o ar que respiramos. O órgão absorve o oxigênio externo e o distribui para todo o corpo através do sangue e, na via contrária, recolhe o gás carbônico dispensado após vários processos dentro do corpo.
"Quando infectadas, as células dos alvéolos sofrem alterações importantes que levam à sua morte, desencadeando um processo de inflamação e edema pulmonar (excesso de líquido) que impedem as trocas gasosas, culminando com a insuficiência respiratória", completa Dolhnikoff, cuja equipe no Hospital das Clínicas está realizando desde o início da pandemia um método inovador de autópsias minimamente invasivas, de forma a evitar o contágio no contato com corpos, para fins de pesquisa.
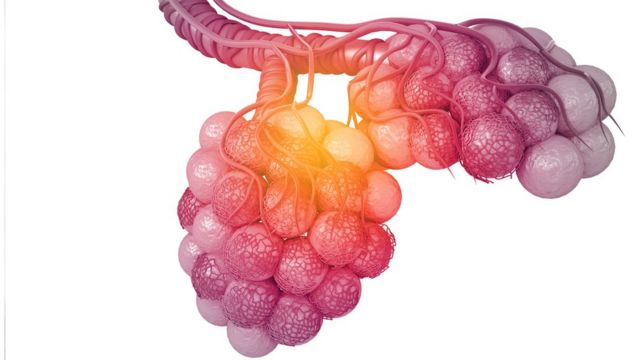
CRÉDITO,GETTY IMAGES/RASI BHADRAMANI
Legenda da foto,
Trocas gasosas acontecem nos alvéolos — que podem ser infetados pelo coronavírus
Além da infecção das células das vias respiratórias e dos alvéolos, em uma segunda frente, os vasos sanguíneos também são atacados. Isso leva ao aumento da coagulação e à formação de trombos (conjunto de sangue coagulado), que dificultam a passagem de sangue nos alvéolos. Com isso, as trocas gasosas são mais uma vez comprometidas.
Ainda no início da pandemia, em abril, a equipe que está trabalhando com autópsias na USP publicou no periódico científico Journal of Thrombosis and Haemostasis os resultados destas análises em dez pacientes, demonstrando alvéolos amplamente danificados e pequenos trombos no pulmão — cuja formação devido à covid-19 era pouco conhecida naquele momento.
Quando o quadro pulmonar é muito grave, incluindo um conjunto de indicadores como a insuficiência respiratória e a inflamação sistêmica, ele pode configurar a síndrome do desconforto respiratório aguda (ARDS, na sigla em inglês).
2. Coração
CRÉDITO,GETTY IMAGES/OSAKAWAYNE STUDIOS
Legenda da foto,
Nos quadros mais graves, é frequente que o coração seja afetado — podendo levar a óbito
Se os pulmões realizam as trocas gasosas, é o coração que bombeia o sangue com oxigênio para o corpo e que volta para os pulmões com sangue repleto de gás carbônico.
E, nos quadros mais graves, este órgão muscular e vital é significativamente afetado — podendo levar a óbito.
Um estudo de referência, publicado em fevereiro de 2020 com dados de 138 pacientes hospitalizados em Wuhan, mostrou que 16,7% deles desenvolveram arritmia e 7,2% lesão cardíaca aguda — ou seja, dois problemas de saúde atingindo o coração. Aqueles que precisaram ir para uma Unidade de Terapia Intensiva (UTI) apresentaram estes quadros com mais frequência.
"Na covid-19, o coração pode ser atingido em até 40% dos casos graves", aponta Marisa Dolhnikoff, acrescentando outras consequências da covid-19 no coração como a miocardite (inflamação no coração), tromboses arteriais e infarto do miocárdio.
"Pessoas com comorbidades — diabetes, hipertensão, obesidade e cardiopatias prévias — têm maior risco de manifestação cardíaca na covid-19."
Estudos de várias partes do mundo mostram problemas no coração como uma das comorbidades mais comuns entre pacientes graves infectados — um boletim do Ministério da Saúde de dezembro revelou que, no Brasil, as cardiopatias (doenças no coração) foram o fator de risco mais frequente entre pessoas que morreram por covid-19 no país, seguidas por diabetes.
Dolhnikoff explica que as células cardíacas também têm receptores da proteína ECA-2, ativadas no ataque direto do vírus ao órgão.
Mas o órgão pode ser afetado também pela inflamação sistêmica, reação exagerada do corpo que leva a diversas alterações prejudiciais como a baixa de oxigênio e à chamada tempestade de citocinas — substâncias agressivas que o sistema imunológico libera para atacar um invasor, mas que, em excesso, podem acabar atacando partes vitais para nossa sobrevivência, como o coração.
A partir da autópsia e de exames referentes ao caso de uma menina de 11 anos que perdeu a vida para a covid-19, Dolhnikoff e sua equipe conseguiram demonstrar o ataque do vírus a diversas células do coração, nas quais foram encontradas partículas do vírus. A resposta inflamatória agravou o problema, levando à falência cardíaca e morte.
O pulmão da criança também foi afetado, mas os cientistas identificaram o coração como o órgão mais comprometido pelo vírus.
Os resultados foram publicados no periódico internacional Lancet Child & Adolescent Health.
3. Rins
CRÉDITO,GETTY IMAGES/SCIEPRO
Legenda da foto,
Rins sofrem juntos e 'silenciosamente', explica nefrologista
Assim como acontece com o coração, quando os rins são afetados pela covid-19, o nível de alerta é aumentado.
"A lesão renal é incremental, compõe o quadro de um doente mais complexo. São doentes muito graves. Quando a doença é avassaladora, ela é avassaladora", resume o nefrologista José Suassuna, chefe do Setor de Nefrologia do Hospital Pedro Ernesto, da Universidade do Estado do Rio de Janeiro (Hupe/Uerj).
Os rins são vitais por regularem a concentração de água no sangue e por eliminarem detritos tóxicos do corpo.
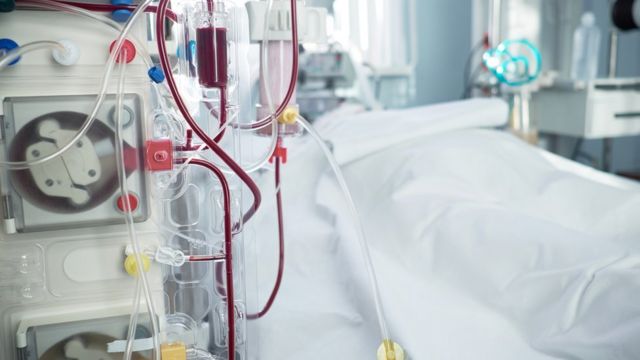
No artigo publicado no periódico Lancet envolvendo 257 pacientes em Nova York, 31% desenvolveram lesões agudas neste órgão e precisaram das chamadas terapias de substituição renal, que incluem intervenções como a hemodiálise — este procedimento, em linhas gerais, substitui o órgão no trabalho de filtrar o sangue.
Neste grupo nos Estados Unidos, 14% já tinham alguma doença crônica afetando os rins antes da covid-19.
"Grupos de risco como obesos, diabéticos, pessoas com doenças cardiovasculares e idosos muitas vezes já têm algum grau de comprometimento renal — então, quando infectados pelo coronavírus, não partem do 0. Eles já estão na metade do caminho e caminham mais rapidamente para a insuficiência renal aguda e para a necessidade de suporte", explica Suassuna, destacando porém que há casos em que o paciente não tem fatores de risco mas tem os rins comprometidos.
CRÉDITO,GETTY IMAGES/AKIROMARU
Legenda da foto,
Casos de lesão aguda nos rins comumente levam à necesidade de intervenções como a hemodiálise, que substitui o órgão na filtragem do sangue
De acordo com o nefrologista, os rins também têm receptores ECA-2, mas as evidências até agora indicam que possivelmente não é este ataque direto do vírus ao órgão o principal motivo de acometimento dos rins.
Mais uma vez, a inflamação exacerbada do corpo ao coronavírus parece ter um papel importante.
Uma evidência disso é a conexão entre os pulmões e o rins, a chamada cross talk entre os órgãos.
"É uma ligação cruzada, a situação em que o acometimento de um órgão determina o de outro. Na covid-19, isso tem se mostrando entre rins e pulmões, assim como pulmões e coração. O envolvimento pulmonar mais grave se associa a um risco muito maior para os rins. Há uma associação grande entre entubar e a insuficiência renal", aponta Suassuna, explicando que quando há esta insuficiência nos rins, o paciente deixa de urinar, precisando de suporte.
Além disso, outra explicação para o acometimento simultâneo de vários órgãos na fase mais avançada da infecção é a baixa oxigenação.
"A covid-19 nos deixa com uma oxigenação como se estivéssemos subindo o Himalaia, mesmo estando a nível do mar. Uma parte funcional do rim, que ajuda a produzir a urina, já vive como se estivesse no Everest — no que a gente chama de hipoxia, uma oxigenação muito baixa", diz o médico, também professor da UERJ.
"O rim é um órgão muito sensível às quedas de oxigenação prolongadas porque já vive na beira do precipício. E à piora da oxigenação se soma a tempestade de citocinas, um mecanismo importante da disseminação do dano da covid do pulmão para o resto do corpo."
Covid-19: o que muda (ou não) no combate à pandemia com a nova variante do coronavírus no Brasil
Mortes por covid-19 no Brasil estão 50% acima do que apontam dados oficiais, calculam especialistas
Apesar de seu adoecimento ser um indicador de gravidade, os rins também podem ser afetados em casos mais leves, explica Suassuna. Entretanto, talvez isso nunca se manifeste em sintomas, mas apenas exames específicos de urina e de alteração da função renal.
"Os rins, em qualquer doença, sofrem em silêncio — e covid-19 não é uma exceção", explica Suassuna, acrescentando que esse órgão é afetado bilateralmente, ou seja, adoece tanto do lado esquerdo quando direito.
"Não tem grande manifestação de sintomas, a maior parte dos sinais só aparece no laboratório. Temos pacientes iniciando diálise que não sentem nada, apenas quando já têm menos 10% da função renal. De repente, param de urinar."
4. Fígado

CRÉDITO,GETTY IMAGES/JONATHAN KNOWLES
Legenda da foto,
Fígado 'não é comumente nem intensamente comprometido, como ocorre com outros órgãos, como os pulmões, o coração e os rins', explica o hepatologista Edmundo Lopes
Exames também já detectaram, em alguns pacientes, alterações no fígado — que tem entre suas funções eliminar toxinas do corpo, regular o açúcar no sangue e ajudar na digestão de gorduras.
Entretanto, diferente de outros órgãos, tais alterações não necessariamente significam o adoecimento do órgão.
"As enzimas hepáticas (substâncias produzidas pelo órgão) estão elevadas em cerca de 15 a 60% dos casos de COVID-19, o que sugere acometimento do fígado. Porém, estas alterações das enzimas em geral não provocam sintomas", explica o hepatologista Edmundo Lopes, médico do Hospital das Clínicas e professor da Universidade Federal de Pernambuco (UFPE).
"Apesar destes distintos mecanismos de agressão ao fígado durante a covid-19, ele não é comumente nem intensamente comprometido, como ocorre com outros órgãos, como os pulmões, o coração e os rins", diz. "As explicações para esta 'menor' agressão ao fígado ainda não estão bem elucidadas."
Os distintos mecanismos de agressão mencionados por Lopes passam, mais uma vez, pelos efeitos da inflamatória sistêmica no corpo e também, no caso desse órgão responsável por lidar com substâncias potencialmente tóxicas, por eventuais danos provocados pelos medicamentos usados contra a covid-19.
A ação direta do vírus sobre o órgão também é uma possibilidade, até porque as células hepáticas chamadas de colangiócitos têm receptores ECA-2. Entretanto, segundo o professor da UFPE, essa via direta "nunca foi muito bem demonstrada" na ciência.
"As evidências sugerem que o processo inflamatório (tempestade de citocinas) parece ter um papel relevante na agressão ao fígado, já que os pacientes mais graves e que apresentam maiores indícios de atividade inflamatória nos exames laboratoriais são os que apresentam mais frequentemente e mais intensamente alterações das enzimas hepática", escreveu o hepatologista por e-mail à BBC News Brasil.
5. Cérebro
CRÉDITO,GETTY IMAGES
Legenda da foto,
Covid-19 leve tem deixado efeitos neurológicos como maior ansiedade e cansaço e, nos casos graves, derrame e convulsões
Se tem um órgão que os entrevistados dizem estar rodeado de incógnitas sobre seu acometimento pela covid-19, é o cérebro.
Fato é que diversos estudos e relatos de casos já mostraram que ele pode ser afetado, dos quadros leves aos graves.
A pesquisadora Clarissa Yasuda, médica e professora do departamento de neurologia da Universidade Estadual de Campinas (Unicamp), que o diga: ela mesma teve covid-19 em agosto e conta ainda sentir consequências relacionadas ao cérebro, como sono, fadiga e alterações na memória.
Ela e colegas publicaram em outubro um estudo em estágio pré-print (sem a chamada revisão dos pares, etapa padrão em que outros especialistas analisam um estudo e decidem se ele será publicado ou não em uma revista científica) com dados sobre 81 pessoas que tiveram covid-19 leve e se recuperaram.
Esses voluntários foram submetidos a exames de ressonância magnética, que detectaram alterações no córtex, a parte mais externa do cérebro e fundamental para processos envolvendo a memória, linguagem, entre outros.
Questionários e testes cognitivos também mostraram que, em média 60 dias após o diagnóstico da covid-19, os pacientes ainda apresentavam dor de cabeça (40%), fadiga (40%), alteração de memória (30%), ansiedade (28%), depressão (20%), perda de olfato (28%) e paladar (16%), entre outros.
Aliás, Yasuda lembra que a perda destes sentidos é considerada pelos especialistas um sintoma neurológico — precisamos do cérebro para sentir gostos e cheiros.
"Acho que não estava na conta de ninguém imaginar que pessoas que não foram internadas, que seriam quadros 'leves', pudessem ficar com uma gama de alterações neurológicas incapacitantes, como observamos não só aqui mas no mundo inteiro", diz a neurologista, fazendo a ressalva de que o grupo de voluntários estudados foi formado por pessoas que já estavam relatando sintomas neurológicos, então há uma inclinação de que estes sejam mais frequentemente registrados do que se o estudo envolvesse uma população mais ampla.
"Além desses casos leves (que estão mostrando consequências prolongadas), há o grupo de alterações neurológicas por covid-19 que surgem na fase aguda e que podem ser bem graves — como derrame, encefalite, convulsão e redução do nível de consciência. Em alguns casos, os derrames aumentam a chance de AVC (acidente vascular cerebral). Nâo sabemos se estes efeitos serão transitórios ou se deixarão sequelas."
Parte da equipe que está trabalhando com autópsias no Hospital das Clínicas da FMUSP, o médico Amaro Nunes Duarte Neto relata que uma alteração muito comum observada nos cérebros de pessoas que morreram após a infecção pelo coronavírus é a lesão dos neurônios.
"São lesões cerebrais decorrentes da hipóxia (oxigenação diminuída) pelo acometimento pulmonar grave na covid-19, não atribuídas diretamente ao vírus", explicou por e-mail o pesquisador.
CRÉDITO,GETTY IMAGES/MICHAL-ROJEK
Legenda da foto,
Distúrbios na circulação do sangue pelo corpo explicam em parte adoecimento por covid-19
Isto porque, como em outros órgãos, os efeitos da covid-19 não necessariamente ocorrem devido ao ataque direto do coronavírus, mas sim pelas consequências da resposta inflamatória do corpo e de alterações na circulação do sangue, entre outros.
Por exemplo, Duarte Neto relata também a observação, nas autópsias, de microsangramentos nos vasos que irrigam o órgão, além da hipertrofia dos astrócitos — células em torno dos vasos cerebrais e que dão suporte fundamental para os neurônios.
Na publicação em pré-print da qual Yasuda foi uma das autoras, a equipe demonstrou que os astrócitos foram o principal alvo do coronavírus no cérebro. Isto também a partir de 26 autópsias minimamente invasivas, realizadas por pesquisadores da Faculdade de Medicina de Ribeirão Preto da USP.
Mesmo que nem todo efeito neurológico do coronavírus seja atribuído ao seu ataque direto, os pesquisadores entrevistados dizem que há sinais de que o patógeno chega até o cérebro através do nariz, pelo mesmo caminho que um aroma "faz" para chegar até lá.
Ainda assim, "o conhecimento sobre o mecanismo de lesão do vírus Sars-CoV-2 no sistema nervoso central ainda é pouco esclarecido", diz o pesquisador da USP.
A professora Clarissa Yasuda concorda.
"É muita coisa que a gente não sabe, muita coisa para ser estudada: o quanto desses quadros neurológicos tem um componente inflamatório, o quanto é autoimune, o quanto é um ataque direto do vírus. Ninguém tem uma resposta, mas acho que é uma combinação disso tudo."
Autor: Alvim - @marianaalvim Da BBC News Brasil em São Paulo
Fonte: BBC News Brasil
Sítio Online da Publicação: BBC News Brasil
Data: 09/01/21
Publicação Original:
https://www.bbc.com/portuguese/geral-55596688













 Direito de imagemGETTY IMAGESImage captionExercícios intensos são altamente recomendados, mas precisam vir acompanhandos de recuperação adequada, alerta especialista
Direito de imagemGETTY IMAGESImage captionExercícios intensos são altamente recomendados, mas precisam vir acompanhandos de recuperação adequada, alerta especialista

/s.glbimg.com/jo/g1/f/original/2015/08/24/exercicio2.png)

