
CRÉDITO,JOAO PAULO BURINI/GETTY IMAGES
Legenda da foto,
O mosquito Aedes aegypti é o principal transmissor de dengue, zika e chikungunya em regiões urbanas do Brasil
Num ano marcado pelo surgimento de um novo coronavírus, velhos conhecidos dos brasileiros continuaram a causar estragos: dengue, chikungunya, zika e febre amarela afetaram a saúde de centenas de milhares de pessoas país adentro.
Dados do último boletim epidemiológico do Ministério da Saúde revelam que foram contabilizados mais de 979 mil casos suspeitos de dengue no Brasil ao longo de 2020.
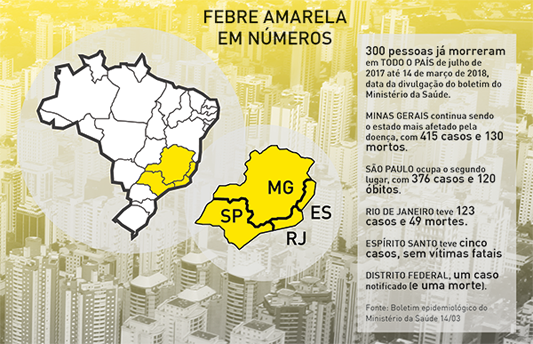
Outras moléstias infecciosas transmitidas por picadas de mosquitos também tiveram números relevantes: foram quase 80 mil notificações de chikungunya, cerca de 7 mil de zika e 19 de febre amarela.
Os cientistas classificam essas quatro doenças como endemias. Isso significa que elas acontecem com frequência e se repetem há anos em algumas regiões específicas de nosso continente.
Mas será que é possível prever novos surtos e impedir que os números de casos e mortes subam vertiginosamente?
Essa é a missão de um grupo de cientistas espalhados por mais de dez instituições nacionais e internacionais.
Eles acabam de lançar um projeto ambicioso, que vai monitorar o comportamento desses vírus pelos próximos cinco anos.
A partir daí, eles pretendem criar modelos que permitirão se antecipar às futuras crises de saúde pública causadas por essas enfermidades.
Um 'Big Brother' da biologia
A pesquisa vai acontecer em quatro lugares: São José do Rio Preto (SP), Manaus (AM) e em algumas regiões do Pantanal e do Panamá.
"São locais em que há muita transmissão de doenças por mosquitos e onde temos laboratórios e profissionais capacitados para trabalhar", justifica o médico virologista Maurício Lacerda Nogueira, professor da Faculdade de Medicina de São José do Rio Preto (Famerp) e um dos coordenadores da iniciativa.
Ao longo dos próximos cinco anos, os cientistas vão fazer um monitoramento contínuo dos quatro personagens envolvidos no processo de uma epidemia: os vírus, os mosquitos, os animais intermediários e os seres humanos.
A proposta é, entre outras coisas, fazer o sequenciamento genético dos vírus causadores dessas doenças e analisar a distribuição e o comportamento de seus transmissores: os mosquitos Aedes aegypti (que dissemina dengue, zika e chikungunya em ambientes urbanos), Haemagogus e Sabethes (vetores da febre amarela em áreas silvestres).
Outra atividade será acompanhar os animais que também podem ser infectados por esses agentes infecciosos, especialmente algumas espécies de macacos.
Apesar de não transmitirem a doença diretamente às pessoas, o aumento de casos entre os primatas pode significar o início de um novo surto ou o aumento do risco de transmissão em áreas de transição entre cidades e florestas.
"Também vamos coletar e analisar amostras de pacientes com casos suspeitos e observar o que acontece com milhares de pessoas que moram em determinados bairros dos quatro centros de estudo", detalha a virologista Lívia Sacchetto, pós-doutoranda na Famerp.

CRÉDITO,VICTOR MORIYAMA/GETTY IMAGES
Legenda da foto,
Em 2018, o Brasil enfrentou a pior pandemia de febre amarela desde 1942. A morte de macacos em regiões de mata foi o primeiro sinal da crise de saúde pública
Efeitos práticos (e imediatos)
A partir da coleta de tantas informações, os cientistas pretendem criar modelos que permitirão se antecipar às crises sanitárias antes mesmo que elas se iniciem.
Nogueira lembra que, entre 2018 e 2019, a região de São José do Rio Preto, no interior paulista, enfrentou uma epidemia de dengue do tipo 2 — sabe-se que existem quatro tipos diferentes do vírus causador dessa doença, que circulam com mais ou menos intensidade de forma periódica.
"Nós conseguimos prever que a dengue tipo 2 iria se tornar um problema em breve e conseguimos avisar as autoridades a tempo para que algumas medidas preventivas fossem tomadas", recorda.
Com alertas desse tipo, é possível reforçar as ações de combate ao Aedes aegypti, como a limpeza de terrenos baldios e reservatórios de água parada que servem de criadouro para o mosquito.
No caso da febre amarela, por exemplo, o aparecimento dos primeiros casos entre os macacos de uma região já pode ser suficiente para que aconteçam reforços nas campanhas de vacinação para proteger aqueles que ainda estão suscetíveis.
Um segundo ponto essencial do projeto está na análise de outros vírus que também são transmitidos por mosquitos e já circulam pelo Brasil e pelas Américas.
"Já foram identificados no país vírus como o mayaro e o oropouche, que podem provocar epidemias futuras e precisam ser estudados de perto", acrescenta Sacchetto.

CRÉDITO,JOHAN ORDONEZ/GETTY IMAGES
Legenda da foto,
Reservatórios de água parada são o principal criadouro de mosquitos como o Aedes aegypti
Os ingredientes da crise
Para dar início ao projeto, os responsáveis publicaram recentemente um artigo científico em que discutem os principais fatores por trás do surgimento das epidemias de dengue, zika, chikungunya e febre amarela.
De acordo com os autores, não há mais dúvidas sobre o papel da mudança climática e da destruição de florestas nativas no agravamento deste processo.
"Vemos infestações enormes de Aedes, que se aproveitam de temperaturas quentes para se reproduzir com mais facilidade", explica Sacchetto.
Além disso, muitos vírus ficam "quietinhos" dentro de áreas silvestres. Mas o desmatamento e a entrada de seres humanos nesses locais faz com que os agentes infecciosos acabem "pulando" para nossa espécie, num processo parecido ao que ocorreu com o coronavírus responsável pela pandemia atual.
Mas os cientistas desejam ir além desses conhecimentos básicos e estabelecer outros ingredientes que servem de gatilho para o aumento de infecções por essas doenças transmitidas por mosquitos.
"Queremos olhar de perto para eventos maiores, como o deslocamento populacional ou fenômenos climáticos como o El Niño e o La Niña, para entender como eles contribuem com essas epidemias", vislumbra Nogueira.
A pesquisa envolve cerca de dez instituições nacionais e internacionais. Além da própria Famerp, outros participantes vêm do Instituto Nacional de Pesquisas da Amazônia, da Universidade Federal do Mato Grosso, da Universidade Federal do Amazonas, da Universidade Estadual do Novo México (EUA), do Massachusetts Institute of Technology (MIT) e do Instituto Comemorativo Gorgas de Estudos da Saúde (Panamá), entre outras.
O trabalho é financiado pelos Institutos Nacionais de Saúde dos Estados Unidos e conta com o apoio da Fundação de Amparo à Pesquisa do Estado de São Paulo (Fapesp).
Autor: André Biernath
Fonte: BBC News Brasil em São Paulo
Sítio Online da Publicação: BBC News Brasil
Data: 11/02/21
Publicação Original: https://www.bbc.com/portuguese/brasil-56018298
A pesquisa vai acontecer em quatro lugares: São José do Rio Preto (SP), Manaus (AM) e em algumas regiões do Pantanal e do Panamá.
"São locais em que há muita transmissão de doenças por mosquitos e onde temos laboratórios e profissionais capacitados para trabalhar", justifica o médico virologista Maurício Lacerda Nogueira, professor da Faculdade de Medicina de São José do Rio Preto (Famerp) e um dos coordenadores da iniciativa.
Ao longo dos próximos cinco anos, os cientistas vão fazer um monitoramento contínuo dos quatro personagens envolvidos no processo de uma epidemia: os vírus, os mosquitos, os animais intermediários e os seres humanos.
A proposta é, entre outras coisas, fazer o sequenciamento genético dos vírus causadores dessas doenças e analisar a distribuição e o comportamento de seus transmissores: os mosquitos Aedes aegypti (que dissemina dengue, zika e chikungunya em ambientes urbanos), Haemagogus e Sabethes (vetores da febre amarela em áreas silvestres).
Outra atividade será acompanhar os animais que também podem ser infectados por esses agentes infecciosos, especialmente algumas espécies de macacos.
Apesar de não transmitirem a doença diretamente às pessoas, o aumento de casos entre os primatas pode significar o início de um novo surto ou o aumento do risco de transmissão em áreas de transição entre cidades e florestas.
"Também vamos coletar e analisar amostras de pacientes com casos suspeitos e observar o que acontece com milhares de pessoas que moram em determinados bairros dos quatro centros de estudo", detalha a virologista Lívia Sacchetto, pós-doutoranda na Famerp.

CRÉDITO,VICTOR MORIYAMA/GETTY IMAGES
Legenda da foto,
Em 2018, o Brasil enfrentou a pior pandemia de febre amarela desde 1942. A morte de macacos em regiões de mata foi o primeiro sinal da crise de saúde pública
Efeitos práticos (e imediatos)
A partir da coleta de tantas informações, os cientistas pretendem criar modelos que permitirão se antecipar às crises sanitárias antes mesmo que elas se iniciem.
Nogueira lembra que, entre 2018 e 2019, a região de São José do Rio Preto, no interior paulista, enfrentou uma epidemia de dengue do tipo 2 — sabe-se que existem quatro tipos diferentes do vírus causador dessa doença, que circulam com mais ou menos intensidade de forma periódica.
"Nós conseguimos prever que a dengue tipo 2 iria se tornar um problema em breve e conseguimos avisar as autoridades a tempo para que algumas medidas preventivas fossem tomadas", recorda.
Com alertas desse tipo, é possível reforçar as ações de combate ao Aedes aegypti, como a limpeza de terrenos baldios e reservatórios de água parada que servem de criadouro para o mosquito.
No caso da febre amarela, por exemplo, o aparecimento dos primeiros casos entre os macacos de uma região já pode ser suficiente para que aconteçam reforços nas campanhas de vacinação para proteger aqueles que ainda estão suscetíveis.
Um segundo ponto essencial do projeto está na análise de outros vírus que também são transmitidos por mosquitos e já circulam pelo Brasil e pelas Américas.
"Já foram identificados no país vírus como o mayaro e o oropouche, que podem provocar epidemias futuras e precisam ser estudados de perto", acrescenta Sacchetto.

CRÉDITO,JOHAN ORDONEZ/GETTY IMAGES
Legenda da foto,
Reservatórios de água parada são o principal criadouro de mosquitos como o Aedes aegypti
Os ingredientes da crise
Para dar início ao projeto, os responsáveis publicaram recentemente um artigo científico em que discutem os principais fatores por trás do surgimento das epidemias de dengue, zika, chikungunya e febre amarela.
De acordo com os autores, não há mais dúvidas sobre o papel da mudança climática e da destruição de florestas nativas no agravamento deste processo.
"Vemos infestações enormes de Aedes, que se aproveitam de temperaturas quentes para se reproduzir com mais facilidade", explica Sacchetto.
Além disso, muitos vírus ficam "quietinhos" dentro de áreas silvestres. Mas o desmatamento e a entrada de seres humanos nesses locais faz com que os agentes infecciosos acabem "pulando" para nossa espécie, num processo parecido ao que ocorreu com o coronavírus responsável pela pandemia atual.
Mas os cientistas desejam ir além desses conhecimentos básicos e estabelecer outros ingredientes que servem de gatilho para o aumento de infecções por essas doenças transmitidas por mosquitos.
"Queremos olhar de perto para eventos maiores, como o deslocamento populacional ou fenômenos climáticos como o El Niño e o La Niña, para entender como eles contribuem com essas epidemias", vislumbra Nogueira.
A pesquisa envolve cerca de dez instituições nacionais e internacionais. Além da própria Famerp, outros participantes vêm do Instituto Nacional de Pesquisas da Amazônia, da Universidade Federal do Mato Grosso, da Universidade Federal do Amazonas, da Universidade Estadual do Novo México (EUA), do Massachusetts Institute of Technology (MIT) e do Instituto Comemorativo Gorgas de Estudos da Saúde (Panamá), entre outras.
O trabalho é financiado pelos Institutos Nacionais de Saúde dos Estados Unidos e conta com o apoio da Fundação de Amparo à Pesquisa do Estado de São Paulo (Fapesp).
Autor: André Biernath
Fonte: BBC News Brasil em São Paulo
Sítio Online da Publicação: BBC News Brasil
Data: 11/02/21
Publicação Original: https://www.bbc.com/portuguese/brasil-56018298



/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2018/q/D/IZsoTwTU2ulSkSiNRdBw/20180920-vacinas-febreamarela002-eletromidia-eo.jpg)
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2017/M/j/PNSivCQz24evvxsOpGaw/science-says-zika-fran.jpg)
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2019/f/O/yhm8gLRIGcYAQ0M4qXIA/zika-virus-doenca.jpg)



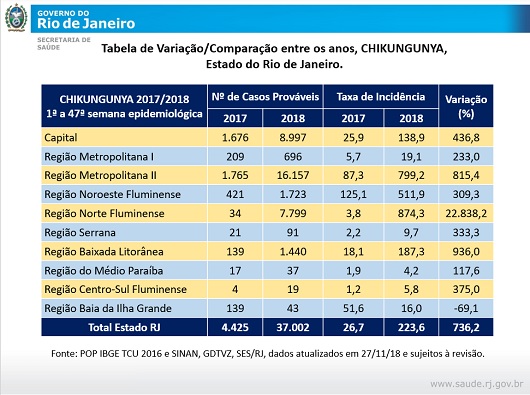

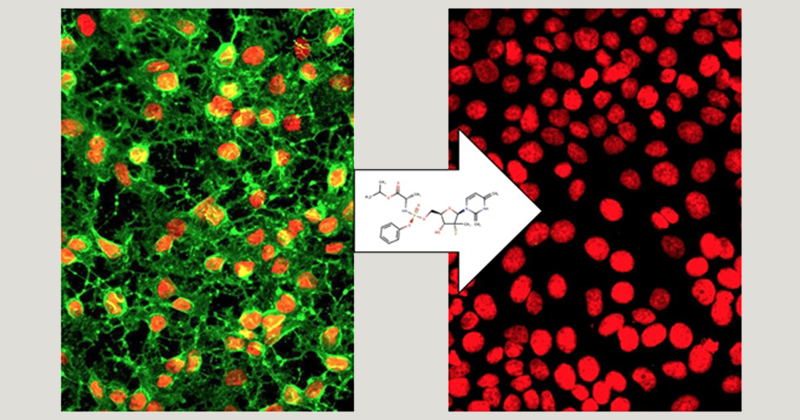




 Laboratório Phenotypic Screening Platform foi reformado por meio de uma parceria com a empresa Eurofarma – Foto: Cecília Bastos/USP Imagens
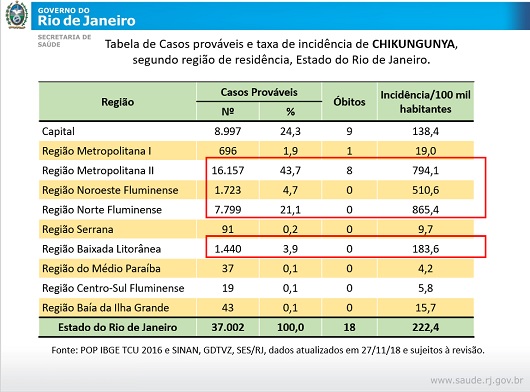
Laboratório Phenotypic Screening Platform foi reformado por meio de uma parceria com a empresa Eurofarma – Foto: Cecília Bastos/USP Imagens Grupo de pesquisa Phenotypic Screening Platform, do ICB, onde são realizadas as análises de triagem fenotípica – Foto: Cecília Bastos/USP Imagens
Grupo de pesquisa Phenotypic Screening Platform, do ICB, onde são realizadas as análises de triagem fenotípica – Foto: Cecília Bastos/USP Imagens Placa de ensaio com os 384 poços para analisar a reação de compostos ao vírus da febre amarela – Foto: Cecília Bastos/USP Imagens
Placa de ensaio com os 384 poços para analisar a reação de compostos ao vírus da febre amarela – Foto: Cecília Bastos/USP Imagens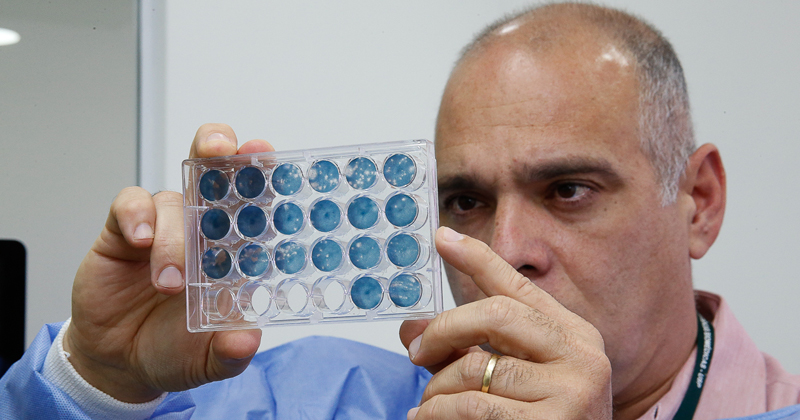
/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2018/S/p/P7A276SxCmmunP4mahQA/febre-amarela.jpg)


